El absceso periamigdalino requiere incisión y drenaje o aspiración con aguja.
El absceso periamigdalino debe distinguirse de la celulitis periamigdalina (véase Absceso periamigdalino y celulitis) y del absceso parafaríngeo, un absceso cervical profundo. La celulitis no requiere drenaje, sin embargo, un absceso parafaríngeo debe drenarse con un procedimiento quirúrgico.
Hay 2 métodos para drenar un absceso periamigdalino: aspiración con aguja o incisión y drenaje. La aspiración con aguja es rentable, menos invasiva y puede realizarse bajo anestesia local. La incisión y el drenaje constituye un procedimiento más invasivo, pero puede asociarse con una menor tasa de recurrencia. La elección del método depende en gran medida de la experiencia del médico y de la gravedad del absceso, ya que no hay evidencia suficiente para recomendar un abordaje sobre el otro (1).
Indicaciones del drenaje de un absceso periamigdalino
Absceso periamigdalino clínicamente evidente: incisión y drenaje o aspiración con aguja
Posible absceso periamigdalino: aspiración con aguja para diagnóstico y tratamiento
La presencia de dolor significativo, trismo, disfagia, dificultad respiratoria, o la falta de respuesta a la terapia antibiótica deben justificar el drenaje de un absceso periamigdalino (2).
Si el diagnóstico es incierto, puede realizarse una ecografía en el sitio de atención o una aspiración con aguja para confirmar la presencia de un absceso. Las alternativas incluyen la tomografía computarizada o, para los pacientes con enfermedad leve, el alta con antibióticos y seguimiento estricto. Véase Absceso y celulitis periamigdalinos para obtener más información.
Contraindicaciones para el drenaje de un absceso periamigdalino
Contraindicaciones absolutas
Trismo intratable
Contraindicaciones relativas
Escasa cooperación del paciente
Coagulopatía
Diagnóstico incierto (para incisión y drenaje)
Complicaciones del drenaje de un absceso periamigdalino
Aspiración de sangre
Hemorragia
Punción de la arteria carótida
Drenaje incompleto del absceso
Equipo para drenar un absceso periamigdalino
Guantes
Gafa protectora
Barbijo
Bata
Fármacos IV para la analgesia y la sedación
Anestésico local (p. ej., lidocaína al 1% con adrenalina), agujas de calibre 25 y 20 a 22 y jeringa de 5 mL
Anestésico local en aerosol (p. ej., lidocaína 4%)
Depresor lingual
Linterna frontal
Catéter de aspiración con punta de Frazier o de Yankauer conectado a la aspiración en la pared
Para la aspiración, una jeringa de 10 mL con aguja de calibre 18 o 20
Para la incisión y el drenaje, bisturí con una hoja número 11 o 15
Para la incisión y el drenaje, una pinza para amígdalas
Solución salina (fisiológica) normal o solución salina con peróxido de hidrógeno
Consideraciones adicionales para el drenaje de un absceso periamigdalino
La aspiración con aguja puede pasar por alto la cavidad del absceso y dar lugar a un diagnóstico erróneo como celulitis periamigdalina. Por lo tanto, si todavía se sospecha un absceso (p. ej., sobre la base de los hallazgos clínicos o de imágenes), algunos médicos tratan a los pacientes con antibióticos IV, corticosteroides y observación estrecha, a veces como paciente hospitalizado, incluso si la aspiración con aguja no produce pus (3).
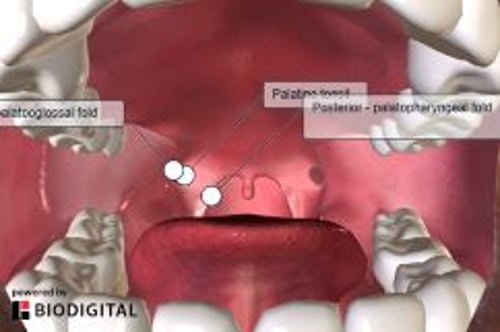
Anatomía relevante para el drenaje de un absceso periamigdalino
Las amígdalas se encuentran entre los pilares anterior y posterior de la garganta. La pared lateral de la amígdala está adyacente al músculo constrictor faríngeo superior.
Se localiza un absceso periamigdalino entre la cápsula amigdalina, el músculo constrictor faríngeo superior y el músculo palatofaríngeo. El absceso no está dentro de la amígdala.
La arteria carótida interna se encuentra unos 2,5 cm posterolateral a la amígdala.
DR P. MARAZZI/SCIENCE PHOTO LIBRARY
Posicionamiento para el drenaje de un absceso periamigdalino
El paciente debe sentarse erguido con un soporte detrás de la cabeza para evitar movimientos bruscos hacia atrás.
Descripción paso a paso del drenaje de un absceso periamigdalino
Considere si la analgesia IV es necesaria (por lo general no lo es si se proporciona una explicación adecuada y anestesia local). Si es necesario, administrar fentanilo en dosis de 1 a 3 mcg/kg, titulado si es necesario, unos minutos antes del procedimiento.
Pulverizar el anestésico tópico y esperar varios minutos para que surta efecto.
Hacer que un asistente retraiga la mejilla lateralmente para mejorar la visibilidad.
Desplace la lengua fuera del camino usando un bajalenguas o un dedo.
Identificar la parte más prominente del absceso. La ecografía en el sitio de atención a veces se utiliza para localizar el absceso.
Inyecte 2 a 3 mL de anestésico (lidocaína al 1% con adrenalina) en la mucosa usando una aguja de calibre 25 unida a la jeringa de 5 mL.
Algunos médicos administran una dosis de corticosteroides IV (p. ej., dexametasona 10 mg, metilprednisolona 60 mg) para disminuir los síntomas.
Para aspiración con aguja
Usar la jeringa de 10 mL con una aguja de calibre 18 o 20
Aplique aspiración continua y dirija la aguja en el plano sagital (de anterior a posterior) y no hacia un lado (lateralmente). Esto es importante para evitar la arteria carótida. Esto puede hacerse con guía ecográfica.
Primero se aspira el área más prominente; este suele ser el polo superior. Si no se aspira pus, se debe aspirar el polo medio y luego el inferior. No aspirar la amígdala propiamente dicha
Típicamente se obtienen de 2 a 6 mL de pus. Enviar una muestra para cultivo.
Para incisión y drenaje
Advierta al paciente que el pus fluirá y deberá escupirlo.
Usar un bisturí con una hoja número 15 u 11 con cinta adhesiva que cubre toda la hoja excepto 0,5 a 1,0 cm.
Practique una incisión de 0,5 cm en dirección anteroposterior sobre el área más prominente (o alternativamente, el área más fluctuante) o la ubicación donde la aspiración con aguja (si se hizo inicialmente) identificó pus.
Use un catéter de succión para eliminar el pus y la sangre. Se espera algo de sangrado después de la incisión.
Coloque una pinza de amígdalas cerrada en la abertura de la incisión y ábrala suavemente para romper los tabiques; luego retire la pinza.
Finalmente, haga que el paciente se enjuague y haga gárgaras con solución salina o una solución diluida de peróxido-salina.
Cuidados posteriores al drenaje de un absceso periamigdalino
Observe al paciente durante 1 hora después del procedimiento en busca de complicaciones como sangrado y para asegurar que el paciente pueda tolerar los líquidos.
Alta con antibióticos orales y enjuagues con solución fisiológica tibia. Se debe aconsejar al paciente que haga seguimiento en 24 horas.
Los pacientes con sangrado excesivo, aspiración o que no pueden tomar antibióticos orales requieren observación u hospitalización prolongadas.
Los pacientes que han tenido abscesos múltiples generalmente deben someterse a una amigdalectomía electiva después de 4 a 6 semanas para prevenir la recurrencia del absceso.
Deben continuarse los antibióticos durante 10 dias. Ejemplos de antibióticos empíricos apropiados son la penicilina, las cefalosporinas de primera generación y la clindamicina. Preferiblemente, se prescriben antibióticos dirigidos al cultivo. Si se sospecha Staphylococcus aureus resistente a la meticilina (SARM), los antibióticos empíricos deben ampliarse para cubrir este microorganismo.
Advertencias y errores comunes durante el drenaje de un absceso periamigdalino
Sedar al paciente en forma excesiva y aumentar el riesgo de aspiración
Inyección de anestésico directamente en la cavidad del absceso (porque esto es doloroso)
Inserción demasiado profunda de la aguja o el bisturí (porque esto aumenta el riesgo de penetrar en la arteria carótida); si no se obtiene pus a 1 cm de profundidad, no se debe avanzar en mayor profundidad.
Para la aspiración con aguja, sin confirmar que la aguja esté insertada en el plano sagital (de anterior a posterior). No inserte la aguja hacia un lado (lateralmente) en la dirección de la arteria carótida.
Recomendaciones y sugerencias para el drenaje de un absceso periamigdalino
Una frontoluz es esencial porque permite el uso de ambas manos: una para realizar la aspiración con la aguja y la otra para descender la lengua con un bajalenguas.
Cuando se inyecta anestésico a la profundidad correcta, la mucosa debe blanquearse debido a la vasoconstricción inducida por adrenalina.
Para la aspiración con aguja y con el fin de limitar la profundidad de la penetración, algunos médicos cortan el centímetro distal de la vaina plástica de la aguja y lo reemplazan sobre la aguja, dejando así solo 1 cm de aguja que sobresale. Pegue con cinta adhesiva la vaina sobre la jeringa para que no se caiga y sea aspirada.
De manera similar que para la incisión y el drenaje, algunos médicos aplican cinta adhesiva en toda la longitud salvo los 0,5 a 1 cm distales de la hoja del bisturí como guía de profundidad.
Si el pus continúa fluyendo por el sitio de punción de la aguja, puede estar indicada la aspiración o la incisión repetida y el drenaje.
Referencias
1. Chang BA, Thamboo A, Burton MJ, Diamond C, et al. Needle aspiration versus incision and drainage for the treatment of peritonsillar abscess. Cochrane Database Syst Rev. 2016;12(12):CD006287. Published 2016 Dec 23. doi:10.1002/14651858.CD006287.pub4
2. Galioto NJ. Peritonsillar Abscess. Am Fam Physician. 2017;95(8):501-506.
3. Powell J, Wilson JA. An evidence-based review of peritonsillar abscess. Clin Otolaryngol. 2012;37(2):136-145. doi:10.1111/j.1749-4486.2012.02452.x