当眼内压升高,可出现视神经的损害。
视力损失比较缓慢,因而患者可能在很长时间不能察觉。
有青光眼危险因素的患者应行全面的眼部检查,包括眼压、视野等。
青光眼患者常需终生控制眼压,降眼压眼药水最为常用,有时可能还需要手术治疗。
美国大约有 300 万青光眼患者,而全世界范围内大约有 6400 万。青光眼是世界上排名第二的主要致盲性眼病,在美国是第二位致盲原因,而在黑人和西班牙裔中,青光眼是主要致盲原因。只有一半青光眼患者知道自己患有此病。青光眼可发生于任何年龄,但 60 岁以上老人的发病率是其他年龄人群的6倍。
患此病风险最高的人群具有以下特征:
年龄在 40 岁以上
黑人
有家庭成员(曾)患此疾病
近视 病因 出现屈光不正时,因进入眼内的光线无法聚焦在视网膜上而导致视物模糊。 眼球或角膜的形态异常或年龄相关性晶状体僵硬度增加都可能降低眼球的聚焦能力。 可能出现看远不清、看近不清,或看远看近都不清楚。 眼科医生或验光师确定矫正视力的最佳方式。 视力可采用框架眼镜、接触镜或屈光手术进行矫正。 阅读更多
 (开角型青光眼中)或 远视 病因 出现屈光不正时,因进入眼内的光线无法聚焦在视网膜上而导致视物模糊。 眼球或角膜的形态异常或年龄相关性晶状体僵硬度增加都可能降低眼球的聚焦能力。 可能出现看远不清、看近不清,或看远看近都不清楚。 眼科医生或验光师确定矫正视力的最佳方式。 视力可采用框架眼镜、接触镜或屈光手术进行矫正。 阅读更多
(开角型青光眼中)或 远视 病因 出现屈光不正时,因进入眼内的光线无法聚焦在视网膜上而导致视物模糊。 眼球或角膜的形态异常或年龄相关性晶状体僵硬度增加都可能降低眼球的聚焦能力。 可能出现看远不清、看近不清,或看远看近都不清楚。 眼科医生或验光师确定矫正视力的最佳方式。 视力可采用框架眼镜、接触镜或屈光手术进行矫正。 阅读更多  (闭角型青光眼中)
(闭角型青光眼中)长期使用皮质类固醇药物
眼部外伤史
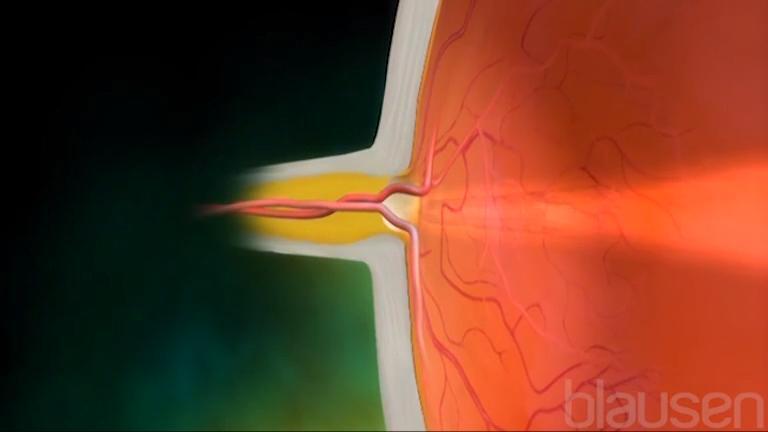
房水的产生与排出之间不平衡,到达一定的程度即可导致眼内压升高,发生青光眼。滋润眼睛的房水由虹膜后的睫状体产生,从后房经瞳孔流入前房,然后经虹膜和角膜之间的引流通道(“房角”)排出眼外。正常工作时,该系统像水龙头(睫状体)和水槽排水(引流通道)一样运作。房水产生和排出之间的平衡—打开的水龙头和正常排水的水槽—保持房水自由流动,防止眼睛内部的压力聚集。
正常房水引流途径
房水由虹膜后方的睫状体(后房中)产生,进入眼睛的前部(前房),然后通过引流通道或葡萄膜巩膜通道(黑色箭头)流出。  |
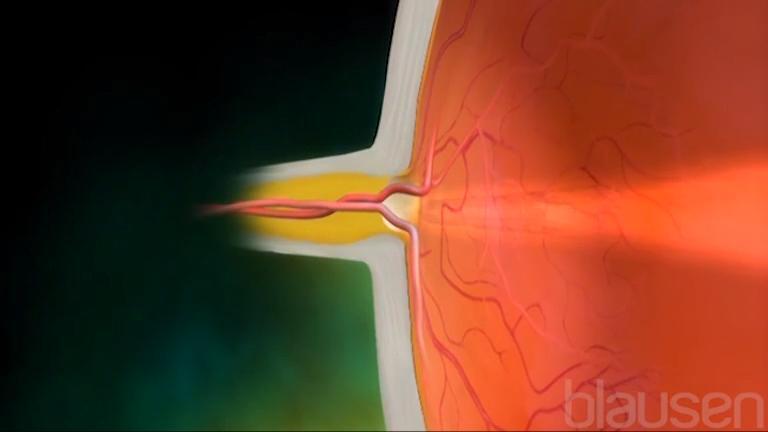
在青光眼中,引流通道堵塞、阻塞或覆盖。即使后房不断产生新房水,但房水无法离开眼睛。换言之,水槽“堵住了”,而水龙头仍在流动。由于眼睛内没有其他地方可容纳房水,因此眼睛内的压力升高。当压力超过视神经的耐受范围时,会对视神经造成伤害。这种损伤会导致青光眼。
有的患者眼压升高并没有超过正常范围,但仍然超出了视神经的耐受范围,也可发生青光眼,称为低压性青光眼或正常眼压性青光眼。在美国,大约三分之一的青光眼患者有低眼压性青光眼。低眼压性青光眼在亚洲人中更为常见。
在大部分患者中,青光眼的病因未知。当青光眼病因未知时,称为原发性青光眼。当青光眼病因已知时,称为继发性青光眼。继发性青光眼的病因包括使用某些药物、感染、发炎、肿瘤、大面积 白内障 白内障 晶状体混浊并导致进行性无痛性视力下降称为白内障。 视物模糊、对比度下降、眼前光晕。 通过检眼镜或 裂隙灯检查眼睛,医生可观察到白内障。 多数白内障可手术摘除并植入人工晶体。 (关于发育或先天性白内障,参见 先天性白内障。) 阅读更多  等病况,以及 白内障手术 手术 晶状体混浊并导致进行性无痛性视力下降称为白内障。 视物模糊、对比度下降、眼前光晕。 通过检眼镜或 裂隙灯检查眼睛,医生可观察到白内障。 多数白内障可手术摘除并植入人工晶体。 (关于发育或先天性白内障,参见 先天性白内障。) 阅读更多
等病况,以及 白内障手术 手术 晶状体混浊并导致进行性无痛性视力下降称为白内障。 视物模糊、对比度下降、眼前光晕。 通过检眼镜或 裂隙灯检查眼睛,医生可观察到白内障。 多数白内障可手术摘除并植入人工晶体。 (关于发育或先天性白内障,参见 先天性白内障。) 阅读更多  。这些病因阻止房水自由排出,导致眼压升高,视神经受损。
。这些病因阻止房水自由排出,导致眼压升高,视神经受损。
青光眼类型
成人和儿童青光眼的形式多种多样。大部分青光眼分为两类:
开角型青光眼
闭角型青光眼(闭角青光眼)
开角型青光眼比闭角型青光眼更常见。此型患眼房水引流通道在数月或数年内逐渐阻塞,而房水产生正常,因而眼压逐渐升高。此类型青光眼为“开角型”,是因为引流通道没有明显阻塞(使用 裂隙灯 裂隙灯检查 出现眼部症状的患者应由医生进行检查。但有些眼部疾病在早期很少有或根本没有症状。因此,应由眼科医生或验光师定期进行眼部检查(每 1~2 年检查一次,或当有眼部疾病时,检查应更为频繁)。眼科医生是专门进行眼部疾病评估和治疗(手术或非手术治疗)的医生。验光师是专门进行视力或屈光问题(... 阅读更多 放大检查时),但通过通道进行引流仍存在障碍。由于房水以正常速率产生,但引流速度缓慢,导致眼睛压力缓慢升高。
闭角型青光眼较开角型青光眼少见。对于闭角型青光眼而言,房水引流通道因角膜与虹膜之间的房角太窄而阻塞或关闭,房角阻塞的发生可急可缓。此类型青光眼为“闭角型”,是因为引流通道明显阻塞。阻塞可以是突然发生的(称为急性闭角型青光眼)或缓慢发生的(称为慢性闭角型青光眼)。如果房角阻塞突然发生,则眼压迅速升高。如果房角阻塞慢慢发生,则眼压缓慢升高,与开角型青光眼相似。
青光眼的症状
开角型青光眼
开角型青光眼无眼痛,因而早期没有任何的症状。双眼通常均受影响,但一般不同。开角型青光眼的主要症状是,数月至数年后,出现盲点或部分视力丧失。盲点慢慢变大并融合在一起。通常首先丧失周边视力。患者可能会踏错楼梯,阅读时看不到部分字,或者开车时有困难。视力丧失发展缓慢,以至于通常只有在大部分视力丧失后才会注意到。因中心视野常最后受累,很多患者最后发展成管状视野,即患者注视正前方时,中心视力良好,但看不见周围的物体。如果未得到及时的治疗,仅有的管状视力也将受损,患眼将完全失明。
闭角型青光眼
在急性闭角型青光眼中,眼压急剧升高,患者常感觉剧烈的眼痛伴头痛、眼红、 视物模糊 视力模糊 视力模糊是最普遍的视力症状。当医生谈及视力模糊时,他们通常指锐度下降或逐渐显现的清晰。单眼或双眼突发视力完全丧失( 失明)被认为是不同的情况。 视力模糊有四种通用机制: 影响视网膜——眼睛后部的感光结构的疾病 正常情况下透明的眼睛结构浑浊(角膜、晶状体和玻璃体——充满眼球的胶状物质),光线必须通过这... 阅读更多  、彩虹色 光晕 眩光或光晕 许多其他症状和异常也可能影响眼睛,包括眼睛外观的改变、色盲、干眼、眩光和光晕、深度感觉受损、眼睛发痒、光敏感和夜盲。 深度感是指判断物体在空间内的相对位置的能力。深度感异常的患者可能难以分辨两个物体哪个更近。 视网膜是眼睛后部的感光结构。视网膜就像照相机的底片一样,是一个二维的平面,仅能产生二维图像... 阅读更多 和 突发视力下降 突发性视力丧失 如果视力丧失在几分钟到几天内发展,则被认为是突发的。它可能影响单或双眼、全部或部分视野。视野仅一小部分丧失(例如,由于小部分 视网膜脱离)可能看起来像 视物模糊。还可能有其他症状,例如 眼痛,取决于视力丧失的病因。 突发性视力丧失有三个一般病因:... 阅读更多 。急性闭角型青光眼青光眼属于眼科急症。发作后如果不及时治疗,视力可在 2~3 小时内完全丧失。
、彩虹色 光晕 眩光或光晕 许多其他症状和异常也可能影响眼睛,包括眼睛外观的改变、色盲、干眼、眩光和光晕、深度感觉受损、眼睛发痒、光敏感和夜盲。 深度感是指判断物体在空间内的相对位置的能力。深度感异常的患者可能难以分辨两个物体哪个更近。 视网膜是眼睛后部的感光结构。视网膜就像照相机的底片一样,是一个二维的平面,仅能产生二维图像... 阅读更多 和 突发视力下降 突发性视力丧失 如果视力丧失在几分钟到几天内发展,则被认为是突发的。它可能影响单或双眼、全部或部分视野。视野仅一小部分丧失(例如,由于小部分 视网膜脱离)可能看起来像 视物模糊。还可能有其他症状,例如 眼痛,取决于视力丧失的病因。 突发性视力丧失有三个一般病因:... 阅读更多 。急性闭角型青光眼青光眼属于眼科急症。发作后如果不及时治疗,视力可在 2~3 小时内完全丧失。
若闭角型青光眼眼压缓慢升高,即慢性闭角型青光眼,开始时症状通常与开角型青光眼类似。一些患者可能会出现眼红、不适、视力模糊或头痛(入睡后头痛减轻)。眼压可能正常,但患侧眼睛通常较高。
对于单只眼睛患有开角型或闭角型青光眼的患者,另一只眼也有可能出现此病。
青光眼的诊断
医生检查眼睛
如果医生怀疑青光眼(例如,根据他们在常规眼科检查中发现的情况),他们会对青光眼进行全面的眼科检查。全面的青光眼眼睛检查由五部分组成:
眼压测量
视神经评估
视野检查
前房角镜检查
测量角膜
医生测量眼内压力。这种测量使用一种称为 眼压计 眼压测量法 出现眼部症状的患者应由医生进行检查。但有些眼部疾病在早期很少有或根本没有症状。因此,应由眼科医生或验光师定期进行眼部检查(每 1~2 年检查一次,或当有眼部疾病时,检查应更为频繁)。眼科医生是专门进行眼部疾病评估和治疗(手术或非手术治疗)的医生。验光师是专门进行视力或屈光问题(... 阅读更多 的仪器完成,是无痛的。正常眼压读数的范围是 11 至 21 毫米汞柱(mm Hg)。一般认为眼压大于 21 mm Hg 表示眼压偏高。
但单纯测量眼压显然不够,因为至少 1/3 的青光眼患者眼压在平均范围,而且有些人的高眼压不是青光眼导致的。所以医生还要使用 检眼镜 何为检眼镜?  以及有时使用其他器械(如 光学相干断层扫描 光学相干断层扫描 可进行各种检查以确定眼部问题或确定眼部疾病的严重程度。每只眼单独检查。 一般而言,血管造影需要在血管中注入造影剂,使血管在影像学检查中更加明显。但是,眼部血管造影使用造影剂,以使血管在医生直接检查或进行拍摄时更加明显。 通过荧光血管造影,医生可以清楚看到眼睛后部的血管。将在蓝光下可见的荧光造影剂注射... 阅读更多 )来观察有无提示青光眼性眼部损伤的视神经改变。
以及有时使用其他器械(如 光学相干断层扫描 光学相干断层扫描 可进行各种检查以确定眼部问题或确定眼部疾病的严重程度。每只眼单独检查。 一般而言,血管造影需要在血管中注入造影剂,使血管在影像学检查中更加明显。但是,眼部血管造影使用造影剂,以使血管在医生直接检查或进行拍摄时更加明显。 通过荧光血管造影,医生可以清楚看到眼睛后部的血管。将在蓝光下可见的荧光造影剂注射... 阅读更多 )来观察有无提示青光眼性眼部损伤的视神经改变。
此外, 视野检查 视野检查 出现眼部症状的患者应由医生进行检查。但有些眼部疾病在早期很少有或根本没有症状。因此,应由眼科医生或验光师定期进行眼部检查(每 1~2 年检查一次,或当有眼部疾病时,检查应更为频繁)。眼科医生是专门进行眼部疾病评估和治疗(手术或非手术治疗)的医生。验光师是专门进行视力或屈光问题(... 阅读更多 (即周边视力检查)能让医生检测盲点。视野检查最常使用一台机器测定人看见整个视野区域内小亮点的能力。
医生可采用一种特制的透镜——前房角镜来观察眼睛的引流通道,即前房角镜检查。该检查可鉴别青光眼属于开角型还是闭角型。
医生还会测量角膜厚度。如果角膜较薄,青光眼更有可能发生。但是,薄角膜并不意味着存在青光眼。
筛查
青光眼的治疗
药物
有时需要进行手术
青光眼的损伤一旦形成,则不再可逆。但是若青光眼能及时诊断并合理治疗,则可以阻止视力的进一步损失。因此,青光眼治疗的目的是预防视力损失的发生或阻止其进一步发展。
青光眼的治疗是长期的和终生性的。降低眼压有两类方法,即增加液体从眼球排出和减少眼球内的房水生成。少数人眼压较高但视神经并未见到明显的损害,称为可疑青光眼,可暂不治疗,随访观察。
药物(通常为滴眼剂)和手术是青光眼的主要治疗方法。青光眼的类型和严重程度决定什么治疗是合适的:
治疗所用药物对多数开角型青光眼的效果良好。
闭角型青光眼患者也可使用这些药物,但手术治疗(而非滴眼液)才是主要治疗方法。
药物
通常使用含有β受体阻滞剂(如 timolol)的眼药水、前列腺素类化合物、α肾上腺素受体激动剂或碳酸酐酶抑制剂治疗青光眼。过去常使用胆碱能药物(如毛果芸香碱),但现在已经很少用。
抗青光眼眼药水比较安全,但也可能导致一些副作用。青光眼患者可能需要终身用药,因此定期检查眼压、视神经和视野状况非常有必要。通常,这些药物起初只用于单眼(称为单眼试验),或双眼。如果接受治疗的眼睛在1至4周后有所改善,则对两个眼睛均进行治疗。
急性闭角型青光眼是医疗急症,因此医生可使用强效和速效药,快速降低眼压。患者立刻接受多种药物,先从滴眼液开始(如噻吗洛尔、溴莫尼定或毛果芸香碱)。如果医生认为眼睛容易出现高压,则可给予乙酰唑胺片和利尿药,如甘油或异山梨醇(口服)或甘露醇(静脉注射)。尽快对双眼进行紧急激光手术。双眼均接受治疗是因为如果不予以治疗,健侧眼睛可能也会受影响。
手术
对于眼压极高的患者、眼药水无法有效控制眼压的患者、无法使用眼药水的患者、因使用眼药水产生不耐受副作用的患者、或者第一次看医生时已存在严重视野损害的患者,可能需要手术。
激光手术可用于增加开角型青光眼患者房水的引流(激光小梁成形术),或在急性或慢性闭角型青光眼患者的虹膜上开口(激光周边虹膜切开术)。激光手术非常方便,常在医生办公室、门诊或诊所进行,手术时表面麻醉即可预防疼痛,术后当天即可回家,不用住院。使用麻醉眼药水来预防疼痛。术后当日患者即可回家,不需住院。有证据表明,激光手术治疗开角型青光眼时至少与药物治疗一样有效。对于新近确诊的患者,开始激光小梁成形术治疗是可以接受的,并且通常是可取的。
青光眼激光治疗后最常见的并发症是一过性眼压升高,可使用抗青光眼眼药水进行降眼压治疗。偶尔,激光治疗可能出现角膜灼伤,一般情况下可迅速愈合。
青光眼滤过手术是治疗青光眼的另一种手术方式。经典的青光眼滤过手术是人为地建立一条新的房水引流通道(小梁切除术或引流阀植入术),使得房水能绕过阻塞的通道滤出眼外。传统青光眼滤过手术一般需在医院完成。患者通常当天即可回家。
部分厚度手术(黏小管切开扩张术、深部巩膜切除术和黏小管成形术)是另一种滤过手术,仅去除部分引流系统以增加房水的流出。这些手术可以在医院或门诊手术中心完成。患者通常当天即可回家。
小梁切除术滤过手术很少会引起眼睛严重感染(眼内炎 眼内炎 眼内炎是一种眼内感染。这是急症。 眼部手术、外伤或血流感染都可能导致眼内炎。 可出现眼部剧痛、重度眼红、视力丧失。 取眼部液体进行培养并尽快给予抗生素治疗。 眼内炎不常见。微生物进入眼内的途径包括手术切口和眼球损伤等,偶见随血液进入者。血流感染可能有多种原因,如牙科手术、静脉注射吸毒、脓肿(脓包)、... 阅读更多 )。青光眼滤过手术可能会引起 白内障生长 白内障 晶状体混浊并导致进行性无痛性视力下降称为白内障。 视物模糊、对比度下降、眼前光晕。 通过检眼镜或 裂隙灯检查眼睛,医生可观察到白内障。 多数白内障可手术摘除并植入人工晶体。 (关于发育或先天性白内障,参见 先天性白内障。) 阅读更多  加速、眼压过低或眼后部肿胀。
加速、眼压过低或眼后部肿胀。
继发性青光眼
继发性青光眼应根据病因进行治疗。
若因感染或炎症所致,可给予抗生素、抗病毒药物或皮质类固醇眼药水进行治疗。
应治疗阻塞液体引流的肿瘤,也应治疗因过大以至于导致眼压增高的白内障。摘除此类白内障有助于预防继发性青光眼,但偶尔会使眼压升高。若白内障手术后继发性眼压升高应使用降眼压眼药水进行治疗。若药物不能控制眼压,则可行青光眼滤过手术。
了解更多信息
以下是可能对您有帮助的英文资料。请注意,本手册对该资料中的内容不承担责任。
青光眼研究基金会 (The Glaucoma Research Foundation):获取有助于找到青光眼治愈方法的创新研究信息以及有关该病患者的护理和治疗的基本信息。
美国盲人理事会 (ACB):提高失明和视力受损人士的生活质量的计划和服务,包括盲文论坛和出版物、ACB 广播节目以及其他相关媒体。
美国盲人基金会(American Foundation for the Blind):获得研究、教育和就业计划,以扩大失明或视力障碍患者的机会。